El embarazo provoca unos cambios en el metabolismo de la madre que tienen como finalidad permitir que el feto pueda nutrirse. Por eso los niveles de glucosa de la futura mamá, después de las comidas, son más altos que si no estuviera embarazada. La diabetes gestacional, que afecta en España a un 9% de las gestantes no es una enfermedad, sino un aumento excesivo de estos niveles. La doctora Mercedes Codina, que dirige la consulta de Diabetes y Embarazo del Hospital Universitario Son Espases, en Palma de Mallorca, explica cómo y cuándo se diagnostica, qué tratamiento requiere y cómo puede afectar a tu bebé.
DIABETES GESTACIONAL. DUDAS, RESPUESTAS Y CUIDADOS
El embarazo provoca unos cambios en el metabolismo de la madre que tienen como finalidad permitir que el feto pueda nutrirse. Por eso los niveles de glucosa de la futura mamá, después de las comidas, son más altos que si no estuviera embarazada. La diabetes gestacional, que afecta en España a un 9% de las gestantes no es una enfermedad, sino un aumento excesivo de estos niveles. La doctora Mercedes Codina, que dirige la consulta de Diabetes y Embarazo del Hospital Universitario Son Espases, en Palma de Mallorca, explica cómo y cuándo se diagnostica, qué tratamiento requiere y cómo puede afectar a tu bebé.
Cuando vuelva al trabajo…
¿canguro o guardería?
En casa, ¿como en ningún sitio?
Para todas las que no tengan la posibilidad de contar con el apoyo de sus familiares o amigos para el cuidado del bebé durante las horas que estarán fuera de casa, las escuelas infantiles y las cuidadoras de niños son la vía más utilizada para conciliar vida familiar y laboral. ¿Cómo decantarse por una u otra opción? Para muchas mamás un bebé de cuatro meses es demasiado pequeño para ir a la guardería y deciden retrasar esta elección hasta el año o año y medio o incluso hasta que empieza el cole. A otras en cambio, tener en casa a una persona desconocida no les inspira confianza y prefieren optar por la profesionalidad de una escuela infantil. Sea cual sea tu elección no la bases en criterios económicos. Valora bien las ventajas e inconvenientes de cada opción y consensúa con tu pareja la que os deje más tranquilos.
Estimulación y sociabilidad
Primer día de guardería. Con más pena que alegría dejas a tu hijo en brazos de su maestra. Quizá entre llantos quizá entre risas, pero tú con un nudo en la garganta. No te preocupes. Está en buenas manos. Muchas mamás se decantan por la escuela infantil porque piensan que su hijo no solo va a estar bien atendido sino que además va a desarrollar su sociabilidad y sus habilidades. Cuántas veces oirás eso de ¡pero qué espabilado está! Las guarderías, fomentan la estimulación y el desarrollo mental y físico de los niños a través de juegos, canciones, rutinas sociales y hábitos, como comer o lavarse las manitas solo a medida que se vaya haciendo mayor. Las escuelas además te garantizan una dieta adecuada y equilibrada para tu niño, ya que basan su alimentación en menús elaborados por dietistas y nutricionistas. También permiten una mejor organización de sus horarios, con periodos de comida/descanso establecidos. ¿Te da miedo que enferme nada más llegar? El contagio de virus y enfermedades comunes echa para atrás a muchas mamás. Pero aunque a nadie le gusta ver a su bebé malito no podemos retenerle en una burbuja. Piensa que de este modo se fortalecerá su sistema inmune.
Más flexibilidad, más conciliación

Si te resulta imposible conciliar el trabajo con los horarios de las guarderías una canguro es la solución perfecta. La flexibilidad horaria de las cuidadoras particulares es solo una de sus ventajas. Ofrecen una atención exclusiva y única para tu pequeño sin tener que compartir su tiempo con otros niños. Además, mantiene sus hábitos, costumbres y horarios en una ambiente tan familiar para el bebé como su propia casa. Evitar contagios es otra de las bazas a favor de estas trabajadoras: la exposición a virus y enfermedades en mucho menor que en las escuelas infantiles. A pesar de eso, ¡que tu bebé no pase todo el día en casa! Las salidas a la calle son muy recomendables: paseos en verano en las horas de menos calor y en invierno bien abrigado. Y recuerda: acude a cualquier administración de la Seguridad Social para regularizar su situación y darle de alta en el Régimen General. También puedes hacerlo a través del Registro Electrónico. Infórmate en la web del la Seguridad Social o del Ministerio de Empleo y Seguridad Social
Etiquetas:
Consejos
¿Conoces a Elisabeth? una mamá feliz. Ganadora del sorteo "Especial Marcas Invierno"
Ayer martes 5 de Marzo, en la tienda Dulce Bebé Soletes de Alcañiz (Teruel) se realizó el acto de entrega a la ganadora del sorteo ante notario
"Especial Marcas Invierno" de Dulce Bebé.
En la imagen los ganadores Rubén Muñoz y Elisabeth Gracia de Andorra (Teruel) junto a María José, propietaria de la tienda. Enhorabuena!!
Etiquetas:
News
Entrega premio "Especial Marcas Invierno"
Rubén Muñoz y Elisabeth Gracia de Andorra (Teruel) han sido los ganadores del Sorteo Especial Marcas Invierno Dulce Bebé ya confirmados, esta semana se realizará el acto de entrega en la tienda:
c/ Blasco, 32
44600 Alcañiz (Teruel)
Una vez realizado el acto, os informaremos y adjuntaremos las imagenes de los ganadores y su premio.
Al no poder localizar a la ganadora Fita Rosado, durante los siguientes 10 días al sorteo y según las normas depositadas ante notario, el premio pasó al primer de los dos reservas extraídos en el sorteo ante notario:
“Se notificará a los ganadores
su condición mediante el envío de un correo electrónico suministrado por los
participantes. Asimismo. DULCE BEBÉ enviará un correo a todos los participantes
en el sorteo para comunicar los ganadores, y los publicará en su perfil de
Facebook y página web de la empresa www.dulcebebe.com y su perfil de Twitter.
En el caso de que el ganador no
fuese localizado en el plazo de 10 días desde la celebración del sorteo, a
contar desde la comunicación realizada al mismo, o no quisiera o no pudiera
aceptar el premio, éste pasaría al primer reserva del sorteo y posteriormente
al segundo. De no ser así el premio se volvería a sortear entre los
participantes.”
Etiquetas:
News
Ganadora sorteo Especial Marcas Invierno
Etiquetas:
News
Calendario de vacunaciones de la AEP 2013
Como cada año a principios de enero os facilitamos una información importante "El calendario de vacunaciones":
El Comité Asesor de Vacunas (CAV) de la Asociación Española de Pediatría
(AEP) actualiza sus recomendaciones de vacunación, en la infancia y la
adolescencia, con la publicación de su calendario de vacunaciones para
2013. Estas recomendaciones tienen en cuenta la evidencia disponible
sobre la efectividad y la eficiencia de las vacunas, así como la
epidemiología de las enfermedades inmunoprevenibles en nuestro país. Las
recomendaciones van dirigidas a pediatras, médicos de familia, personal
de enfermería, familiares de los niños y, en general, a todos aquellos
interesados en una información actualizada sobre la vacunación en la
edad pediátrica.
El CAV se reafirma en su objetivo de promover la consecución de un calendario de vacunaciones único,
de forma que se mantenga el principio de igualdad en la prevención de
la enfermedad y en la oferta de salud a la población. Asimismo, el
comité considera que es necesario un esfuerzo colectivo de todos los
agentes sanitarios y políticos implicados en la toma de decisiones
relacionadas con el calendario de vacunaciones para los niños españoles y
ofrece su colaboración para la consecución de este objetivo.
cambios principales del calendario 2013
Este año se han incluido, al inicio de cada apartado, los puntos
clave de actuación con cada una de las vacunas. Dentro de los mismos se
insiste en los cambios propuestos desde el año pasado, destacando:
- Las primeras dosis de las vacunas triple vírica (TV) y de la varicela se recomiendan a los 12 meses de edad. En la vacuna de la varicela se considera aceptable entre 12 y 15 meses, no así en la triple vírica, que se recomienda a los 12 meses.
- Las segundas dosis de las vacunas TV y de la varicela se recomiendan entre los 2 y 3 años de edad, con preferencia por los 2 años.
- Si las circunstancias epidemiológicas lo requieren, se recomienda una dosis de refuerzo frente al meningococo C a aquellos niños que hayan recibido solamente la serie primaria en el primer año de vida, sin refuerzo a partir de los 12 meses de edad.
- Se recomienda la vacuna combinada de baja carga antigénica frente al tétanos, la difteria y la tos ferina (Tdpa) a los 4-6 años de edad, pero obligatoriamente seguida de otra dosis de Tdpa a los 11-14 años, con preferencia a los 11-12 años.
calendario 2013
Este calendario de vacunaciones, diseñado para la infancia y la
adolescencia, indica las edades en las que se han de administrar las
vacunas consideradas por el CAV-AEP con perfil de sistemáticas, de
recomendadas y aquellas para situaciones de riesgo. En caso de no
llevarse a cabo la vacunación en las edades establecidas, deben
aplicarse las recomendaciones de vacunación con la pauta acelerada. Se
recomienda consultar el calendario de vacunación de la propia comunidad
autónoma. Las reacciones adversas se deben notificar a las autoridades
sanitarias.
(1) Vacuna antihepatitis B (HB).- 3 dosis según 3
pautas equivalentes: 0, 1, 6 meses o 0, 2, 6 meses o 2, 4, 6 meses,
todas adecuadas para hijos de madres seronegativas (HBsAg neg.), siendo
las 2 primeras pautas también adecuadas para hijos de madres portadoras
del virus de la hepatitis B (HBsAg +). Estos últimos recién nacidos
(madres HBsAg +) recibirán en las primeras 12 horas de vida la 1.ª dosis
de vacuna y 0,5 ml de inmunoglobulina antihepatitis B, la 2.ª dosis de
vacuna a la edad de 1 o 2 meses y la 3.ª dosis a los 6 meses. Si la
serología materna es desconocida debe administrarse la 1.ª dosis de
vacuna en las primeras 12 horas de vida e investigar la serología
inmediatamente y, si resultara positiva, administrar 0,5 ml de
inmunoglobulina antihepatitis B en la 1.ª semana de vida
(preferentemente en las primeras 72 horas de vida). La administración de
4 dosis de vacuna HB es aceptable si se emplea la vacuna combinada
hexavalente a los 2, 4 y 6 meses de edad en niños vacunados de la 1.ª
dosis con preparado monocomponente al nacer. Los niños y adolescentes no
vacunados recibirán a cualquier edad 3 dosis según la pauta 0, 1, 6
meses.
(2) Vacuna frente a difteria, tétanos y tos ferina acelular (DTPa/Tdpa).-
6 dosis: primovacunación con 3 dosis de vacuna DTPa; refuerzo a los
15-18 meses (4.ª dosis) con DTPa; a los 4-6 años (5.ª dosis) y a los
11-14 años (preferentemente a los 11-12 años) (6.ª dosis) con el
preparado de baja carga antigénica de difteria y tos ferina (Tdpa).
(3) Vacuna conjugada frente al Haemophilus influenzae tipo b (Hib).- 4 dosis: primovacunación con 3 dosis y refuerzo a los 15-18 meses (4.ª dosis).
(4) Vacuna antipoliomielítica inactivada (VPI).- 4 dosis: primovacunación con 3 dosis y refuerzo a los 15-18 meses (4.ª dosis).
(5) Vacuna conjugada frente al meningococo C (MenC).- 3 dosis: la 1.ª a los 2 meses, la 2.ª a los 4 o 6 meses y la 3.ª entre los 12 y 15 meses de edad.
(6) Vacuna conjugada frente al neumococo (VNC).- 4 dosis: las 3 primeras a los 2, 4, 6 meses con un refuerzo entre los 12 y 15 meses de edad (4.ª dosis).
(7) Vacuna frente al sarampión, rubeola y parotiditis (SRP).-
2 dosis de vacuna sarampión-rubeola-parotiditis (triple vírica). La 1.ª
a los 12 meses, y la 2.ª a los 2-3 años de edad, preferentemente a los 2
años.
(8) Vacuna frente al virus del papiloma humano (VPH).-
Sólo para niñas. 3 dosis entre los 11 y los 14 años (preferentemente a
los 11-12 años). Pauta de vacunación según el preparado comercial:
Gardasil® pauta 0, 2, 6 meses y Cervarix® pauta 0, 1, 6 meses.
(9) Vacuna frente al rotavirus (RV).- 3 dosis de
vacuna frente al rotavirus (RotaTeq®): a los 2, 4, 6 meses o a los 2, 3,
4 meses. La pauta ha iniciarse entre las 6 y las 12 semanas de vida y
debe completarse antes de las 32 semanas de edad.
(10) Vacuna frente a la varicela (Var).- 2 dosis: la
1.ª a los 12 meses (es aceptable a los 12-15 meses) y la 2.ª a los 2-3
años de edad, preferentemente a los 2 años. En pacientes susceptibles
fuera de las edades anteriores, vacunación con 2 dosis con un intervalo
entre ellas de, al menos, 1 mes.
(11) Vacuna antigripal (Gripe).- Vacunación anual de
pacientes con factores de riesgo y sus convivientes (mayores de 6
meses). 1 dosis en mayores de 9 años; entre 6 meses y 9 años se
administrarán 2 dosis la 1.ª vez, con un intervalo de 1 mes y en los
años siguientes, si persiste el factor de riesgo, vacunación anual con 1
dosis.
(12) Vacuna antihepatitis A (HA).- 2 dosis, con un
intervalo de 6-12 meses, a partir de los 12 meses de edad. Vacunación de
pacientes con indicación por viajes internacionales a países con
endemicidad intermedia o alta, o por pertenecer a grupos de riesgo.
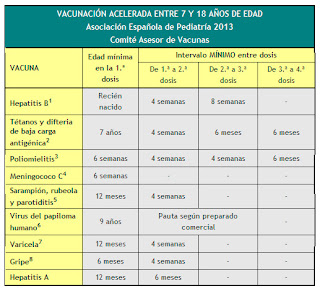
Vacunación acelerada
Esta tabla indica el número de dosis necesarias,
según la edad, para los niños con el calendario de vacunación incompleto
o que comienzan la vacunación tardíamente. No se ha de reiniciar una
pauta de vacunación si ya se han administrado dosis previas, sino
completarla independientemente del intervalo máximo transcurrido desde
la última dosis. Las reacciones adversas se deben notificar a las
autoridades sanitarias.
(1) Vacuna frente a la difteria, el tétanos y la tos ferina acelular (DTPa).-
La 5.ª dosis de Tdpa no es necesaria si la 4.ª dosis de DTPa se
administró con 4 o más años. La DTPa se puede administrar hasta los 6
años. La Tdpa, con componentes de difteria y tos ferina de baja carga
antigénica, está autorizada desde los 4 años de edad.
(2) Vacuna frente al tétanos y la difteria de baja carga antigénica (Td).-
En niños de 7 años o más administrar la vacuna de tétanos-difteria de
baja carga antigénica. En las dosis de refuerzo, una vez completada la
primovacunación, se recomienda utilizar la vacuna Tdpa.
(3) Vacuna conjugada frente al Haemophilus influenzae tipo b (Hib).-
Número de dosis según edad de inicio: 4 en menores de 6 meses; 3 entre
7-11 meses; 2 entre 12-14 meses; 1 entre 15 meses y 5 años.
(4) Vacuna antipoliomielítica inactivada (VPI).- Sólo si la 3.ª dosis se administró antes de los 4 años de edad se requerirá una 4.ª dosis.
(5) Vacuna conjugada frente al meningococo C (MenC).-
Según edad: 2 dosis en menores de 12 meses con 1 de refuerzo en el 2.º
año de vida; 1 dosis en los vacunados a partir de los 12 meses de edad.
(6) Vacuna conjugada frente al neumococo (VNC).- N.º
de dosis según edad de inicio: 4 en menores de 6 meses; 3 entre 7-11
meses; 2 entre 12-23 meses; entre 24 meses y 5 años: 1 de Prevenar 13®
(1 o 2 en grupos de riesgo, ver texto) y 2 de Synflorix®. Prevenar 13® y
Synflorix® están autorizadas hasta los 5 años.
(7) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).- 2.ª dosis a partir de los 2-3 años de edad.
(8) Vacuna frente al virus del papiloma humano (VPH).- Solo para niñas. 3 dosis entre los 11 y los 14 años de edad, según comunidades autónomas.
(9) Vacuna frente al rotavirus (RV).- 3 dosis de
vacuna frente al rotavirus (RotaTeq®). La pauta se puede iniciar entre
las 6 y las 12 semanas de edad y debe completarse antes de las 32
semanas de edad.
(10) Vacuna frente a la varicela (Var).- 2.ª dosis a partir de los 2-3 años de edad.
(11) Vacuna antigripal (Gripe).- 1 dosis ANUAL de
vacuna antigripal inactivada a partir de los 6 meses de edad. La primera
vez que se vacune a menores de 9 años se administrarán 2 dosis con un
intervalo de, al menos, un mes.
(12) Vacuna antihepatitis A (HA).- 2 dosis, con un intervalo de 6-12 meses, a partir de los 12 meses de edad.
Esta tabla indica los intervalos mínimos entre las dosis
para los niños con calendarios incompletos o que comienzan la
vacunación tardíamente. No se ha de reiniciar una pauta de vacunación si
ya se han administrado dosis previas, sino completarla
independientemente del intervalo máximo transcurrido desde la última
dosis. Las reacciones adversas se deben notificar a las autoridades
sanitarias.
(1) Vacuna antihepatitis B (HB).- La 3.ª dosis se
administrará, al menos, 4 meses después de la 1.ª y nunca antes de los 6
meses de edad. En caso de haberse administrado 1 dosis de vacuna
monocomponente de recién nacido es aceptable administrar 3 dosis
adicionales de vacuna hexavalente; la última dosis siempre a los 6 meses
de edad o más.
(2) Vacuna frente a la difteria, el tétanos y la tos ferina acelular (DTPa/Tdpa).- La 5.ª dosis de Tdpa no es necesaria si la 4.ª de DTPa se administró con 4 o más años de edad.
(3) Vacuna conjugada frente al Haemophilus influenzae tipo b (Hib).-
Todas las dosis antes de los 12 meses se administrarán con, al menos, 4
semanas de intervalo. Si la 1.ª dosis de la serie se administra entre
los 12 y los 14 meses, las 2 dosis se separarán 8 semanas. Si la 1.ª
dosis se administra a partir de los 15 meses sólo es necesaria 1 dosis.
La 4.ª dosis sólo se administrará en caso de haber recibido 3 dosis en
los primeros 12 meses de vida.
(4) Vacuna antipoliomielítica inactivada (VPI).-
Sólo si la 3.ª dosis se administró antes de los 4 años de edad se
requerirá una 4.ª dosis, separada por 6 meses de la anterior.
(5) Vacuna conjugada frente al meningococo C (MenC).-
La 3.ª dosis siempre deberá administrarse después de los 12 meses. Si
la vacunación se inicia pasados los 12 meses de edad solo es necesaria 1
dosis.
(6) Vacuna conjugada frente al neumococo (VNC).-
Todas las dosis antes de los 12 meses se administrarán con, al menos, 4
semanas de intervalo. Si la vacuna se administra entre los 12 y 24 meses
las 2 dosis se separarán 8 semanas. Si la 1.ª dosis se administra con
más de 24 meses sólo es necesaria 1 dosis con Prevenar 13® y 2,
separadas por 8 semanas, con Synflorix®, salvo grupos de riesgo que
precisan 2 con cualquier preparado. En mayores de 5 años no es necesaria
la vacunación. La 4.ª dosis sólo se administrará en caso de haber
recibido 3 dosis en el primer año. La vacuna polisacarídica 23 valente
está indicada en mayores de 2 años con enfermedades que aumentan el
riesgo de infección por el neumococo, incluido el implante coclear; el
intervalo respecto de la última dosis de vacuna conjugada frente al
neumococo será de 8 semanas. Synflorix® y Prevenar 13® están
autorizadas hasta los 5 años.
(7) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).-
Administrar la 2.ª dosis a los 2-3 años, preferentemente a los 2 años. A
partir de los 12 meses de edad se considera correctamente vacunado si
se administran 2 dosis separadas por, al menos, 4 semanas.
(8) Vacuna frente a la varicela (Var).- Administrar
la 2.ª dosis a los 2-3 años, preferentemente a los 2 años junto a la
vacuna triple vírica (el mismo día o separadas, al menos, por 1 mes).
Teóricamente, el intervalo mínimo entre ambas dosis de varicela es de 4
semanas aunque se recomienda, en menores de 13 años, un intervalo de, al
menos, 3 meses.
(9) Vacuna frente al rotavirus (RV).- Pentavalente (RotaTeq®) 3 dosis, la última antes de las 32 semanas de edad.
(10) Vacuna antigripal (Gripe).- Sólo se
administrarán 2 dosis, separadas por 4 semanas, en menores de 9 años en
la primera temporada en que reciban la vacuna antigripal.
Esta tabla indica los intervalos mínimos entre las dosis
para los niños y los adolescentes con calendarios incompletos o que
comienzan la vacunación tardíamente. No se ha de reiniciar una pauta de
vacunación si ya se han administrado dosis previas, sino completarla
independientemente del intervalo máximo transcurrido desde la última
dosis. Las reacciones adversas se deben notificar a las autoridades
sanitarias.
(1) Vacuna antihepatitis B (HB).-
En mayores de 7 años no vacunados 3 dosis con la pauta 0, 1, 6 meses.
La 3.ª dosis se administrará, al menos, 4 meses después de la 1.ª dosis.
(2) Vacuna frente al tétanos y la difteria de baja carga antigénica (Td).-
A partir de los 7 años utilizar la vacuna de tétanos-difteria de baja
carga antigénica (Td). Para las dosis de refuerzo, una vez completada la
primovacunación, se recomienda utilizar la vacuna tétanos-difteria-tos
ferina acelular de baja carga antigénica (Tdpa). Los vacunados con 1
dosis antes de los 12 meses de edad recibirán 3 dosis adicionales para
completar su primovacunación. Los vacunados con 1 dosis después de los
12 meses completarán su primovacunación con 2 dosis, con un intervalo de
6 meses entre ambas. Para que un adulto se considere con la vacunación
completa frente al tétanos debe haber recibido, al menos, 5 dosis en su
vida, por lo que, tras la primovacunación con 3 dosis, deberá recibir 2
dosis de refuerzo separadas preferentemente por 10 años, aunque el
intervalo mínimo entre ellas es de 1 año.
(3) Vacuna antipoliomielítica inactivada (VPI).- En
mayores de 7 años no vacunados 3 dosis. En caso de haber recibido la 3.ª
dosis antes de los 4 años se recomienda administrar una 4.ª dosis, al
menos, 6 meses después de la 3.ª.
(4) Vacuna conjugada frente al meningococo C (MenC).-
En mayores de 7 años no vacunados sólo es necesaria 1 dosis. Si ya
tiene una administrada después de los 12 meses no son necesarias más
dosis.
(5) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).- En mayores de 7 años no previamente vacunados, 2 dosis. Si vacunado con 1 dosis previa de sarampión monocomponente, administrar 2 dosis de SRP. Si vacunado con 1 dosis previa de SRP, administrar una 2.ª dosis.
(5) Vacuna frente al sarampión, la rubeola y la parotiditis (SRP).- En mayores de 7 años no previamente vacunados, 2 dosis. Si vacunado con 1 dosis previa de sarampión monocomponente, administrar 2 dosis de SRP. Si vacunado con 1 dosis previa de SRP, administrar una 2.ª dosis.
(6) Vacuna frente al virus del papiloma humano (VPH).-
Sólo para niñas. La edad mínima de administración para la 1.ª dosis es
de 9 años. Administrar siempre que sea posible la serie según pauta del
preparado comercial correspondiente: Cervarix® 0, 1, 6 meses; Gardasil®
0, 2, 6 meses. Gardasil® recomienda que la 2.ª dosis debe ser
administrada, al menos, 1 mes después de la 1.ª dosis y la 3.ª dosis, al
menos, 3 meses después de la 2.ª dosis; la 3.ª dosis deberá
administrarse no antes de los 6 meses de la 1.ª. Las 3 dosis deben ser
administradas dentro de un periodo de 1 año. Cervarix® recomienda que la
2.ª dosis se administre entre 1 y 2,5 meses tras la 1.ª dosis y la 3.ª
dosis entre 5 y 12 meses después de la 1.ª dosis.
(7) Vacuna frente a la varicela (Var).- 2 dosis con
un intervalo mínimo de 4 semanas en pacientes no previamente vacunados.
En menores de 13 años se ha recomendado un intervalo de 3 meses entre
ambas dosis y en mayores de 13 años, 1 mes.
(8) Vacuna antigripal (Gripe).- Sólo se
administrarán 2 dosis, separadas por 4 semanas, en menores de 9 años en
la primera temporada en que reciban la vacuna antigripal.
Etiquetas:
Consejos